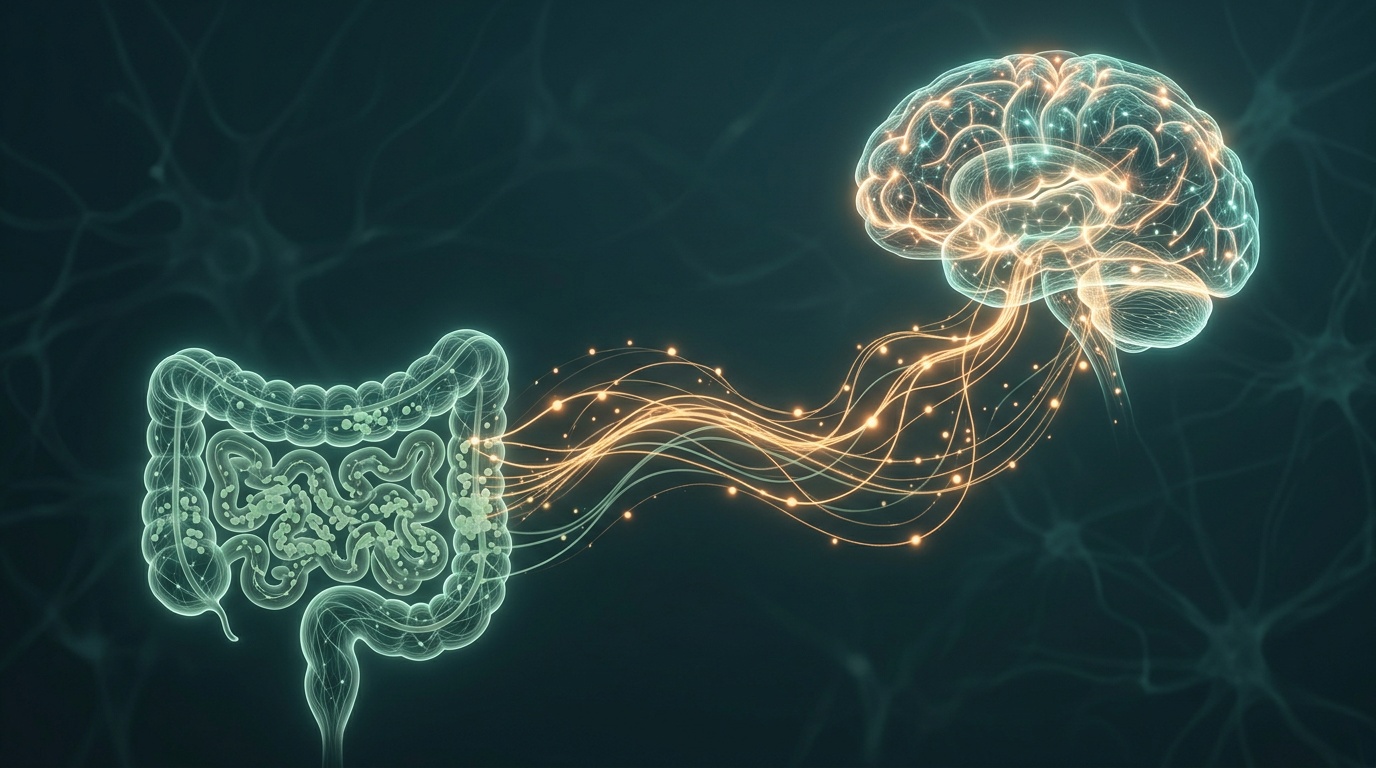
Microbiote intestinal : nouvelle cible pour traiter anxiété et dépression
Définition et mécanisme : comment l'intestin parle au cerveau
Qu'est-ce que le microbiote intestinal ?
Définition : Le microbiote intestinal désigne l'ensemble des micro-organismes — bactéries, virus, champignons, archées — qui vivent dans notre tube digestif. On estime qu'il contient entre 500 et 1 000 espèces bactériennes différentes, pour un poids total d'environ 1,5 à 2 kg chez un adulte.
Cet écosystème n'est pas un simple passager. Il participe activement à la digestion, à la synthèse de vitamines, à la défense immunitaire et — c'est la découverte majeure des dernières décennies — à la régulation de notre humeur et de nos émotions. Un chiffre suffit à mesurer l'ampleur de cette influence : environ 95 % de la sérotonine de notre organisme, ce neurotransmetteur surnommé « hormone du bonheur », est produite dans l'intestin, pas dans le cerveau.
Quand ce microbiote est en bonne santé, diversifié et équilibré, on parle d'eubiose. Quand il est appauvri ou déséquilibré — par le stress, une alimentation ultra-transformée, des antibiotiques répétés — on parle de dysbiose intestinale. Et c'est là que les problèmes commencent, y compris sur le plan psychologique.
Comment l'intestin communique avec le cerveau via le nerf vague
Le nerf vague est la ligne téléphonique directe entre votre intestin et votre cerveau. C'est le plus long nerf crânien du corps humain : il part du tronc cérébral, descend le long du cou, traverse le thorax et innerve la quasi-totalité des organes digestifs. Ce qui le rend unique, c'est que la communication va dans les deux sens : le cerveau envoie des instructions à l'intestin, mais l'intestin envoie aussi des signaux au cerveau — et ces signaux ascendants représentent environ 80 % du trafic.
La revue de Frontiers in Microbiology (2025) identifie trois voies principales de communication entre le microbiote et le cerveau :
- La voie vagale : les bactéries intestinales stimulent directement les terminaisons du nerf vague, qui transmet l'information au cerveau en quelques secondes.
- La voie immunitaire : un microbiote déséquilibré favorise l'inflammation chronique de bas grade, qui franchit la barrière hémato-encéphalique et perturbe la chimie cérébrale.
- La voie métabolique : les bactéries produisent des acides gras à chaîne courte (AGCC), du tryptophane (précurseur de la sérotonine) et du GABA (neurotransmetteur apaisant), qui influencent directement l'humeur.
Reconnaissance scientifique de l'axe intestin-cerveau
L'axe intestin-cerveau (ou gut-brain axis) n'est plus une hypothèse marginale. Il fait l'objet de milliers de publications scientifiques depuis 2010, avec une accélération spectaculaire après 2020. Les National Institutes of Health (NIH) aux États-Unis financent activement des programmes de recherche sur ce sujet, et l'Organisation Mondiale de la Santé (OMS) reconnaît désormais l'importance du microbiote dans la santé globale.
En France, l'INSERM et l'Institut Pasteur mènent des travaux pionniers, notamment sur le rôle du microbiote dans la dépression. Le consensus scientifique actuel est clair : le microbiote intestinal module la santé mentale, et les interventions ciblant cette flore — probiotiques, prébiotiques, alimentation — méritent d'être intégrées dans une approche globale du bien-être psychologique.
Pour qui et dans quels cas ? Identifier les profils concernés
Anxiété, dépression, stress chronique et PTSD
Le lien entre microbiote intestinal et santé mentale concerne potentiellement un très large public. Voici les profils pour lesquels les données scientifiques sont les plus solides :
- Anxiété généralisée : les personnes qui vivent dans un état de tension permanente, avec des ruminations, des troubles du sommeil et une hypervigilance. Plusieurs études montrent qu'un microbiote appauvri aggrave ces symptômes.
- Dépression légère à modérée : les « coups de blues » récurrents, la perte de motivation, la fatigue inexpliquée. L'essai SMILES (2017) a démontré qu'un régime méditerranéen améliorant le microbiote réduisait les symptômes dépressifs chez un tiers des participants au point d'atteindre la rémission.
- Stress chronique professionnel : le burn-out et le stress prolongé altèrent le microbiote par l'excès de cortisol, créant un cercle vicieux inflammation-stress.
- PTSD : comme le montrent les essais sur les vétérans, les personnes souffrant de stress post-traumatique présentent une dysbiose marquée et peuvent bénéficier d'interventions ciblées.
Cas concret : l'histoire de Marc, 42 ans
Marc, cadre dans une entreprise de services, souffrait depuis trois ans d'anxiété chronique avec des troubles digestifs — ballonnements, intestin irritable, épisodes de diarrhée. Son médecin traitait séparément les deux problèmes : anxiolytiques d'un côté, antispasmodiques de l'autre. C'est un nutritionniste formé à la micronutrition qui a fait le lien.
Après un bilan de sa flore intestinale (analyse des selles), Marc a suivi un protocole de trois mois : régime riche en fibres prébiotiques, supplémentation en L. helveticus et B. longum, réduction des sucres raffinés et de l'alcool. Au bout de six semaines, ses troubles digestifs se sont nettement atténués. À deux mois, il rapportait une diminution sensible de son anxiété — « comme si le volume du stress avait été baissé ». À trois mois, il avait réduit de moitié sa consommation d'anxiolytiques, en accord avec son médecin.
Ce cas n'est pas isolé. Il illustre ce que la recherche confirme : quand on traite l'intestin et le cerveau ensemble, les résultats sont souvent meilleurs qu'en les traitant séparément.
Limites et précautions indispensables
Il est essentiel de garder à l'esprit plusieurs réserves :
- Les études sont encore majoritairement préliminaires : beaucoup sont des essais pilotes avec de petits échantillons. Les méta-analyses de grande envergure sont en cours mais pas encore conclusives pour tous les troubles.
- Les probiotiques ne sont pas des médicaments : ils ne remplacent en aucun cas un traitement psychiatrique prescrit, notamment pour la dépression sévère ou le PTSD.
- La réponse est individuelle : chaque microbiote est unique, comme une empreinte digitale. Ce qui fonctionne pour une personne peut être sans effet pour une autre.
- Les compléments ne sont pas tous équivalents : la souche, la dose, la viabilité (nombre de bactéries vivantes à la consommation) et la formulation varient considérablement d'un produit à l'autre.
\n\n---\n\n## À lire aussi sur ViziWell\n\n- Microbiote et santé mentale\n- Axe intestin-cerveau et rythme circadien\n- Naturopathie et médecine moderne\n\n---\n\n## FAQ : vos questions sur le microbiote et la santé mentale
Les probiotiques peuvent-ils remplacer les antidépresseurs ?
Non. Les probiotiques ne remplacent pas un traitement antidépresseur prescrit par un médecin, surtout dans les cas de dépression modérée à sévère. En revanche, ils peuvent constituer un complément utile dans une approche intégrative. Plusieurs études montrent que l'ajout de probiotiques à un traitement antidépresseur standard améliore la réponse thérapeutique. Ne modifiez jamais votre traitement sans avis médical.
Combien de temps faut-il pour ressentir les effets des probiotiques sur le moral ?
Les études cliniques montrent des effets mesurables sur les scores d'anxiété et de dépression à partir de 4 semaines de supplémentation quotidienne. Certaines personnes rapportent des améliorations dès 2 semaines (souvent d'abord sur la digestion, puis sur l'humeur). Pour un effet stabilisé, comptez 2 à 3 mois. La régularité est essentielle : les effets s'estompent à l'arrêt si l'alimentation de fond n'a pas été améliorée.
Quels aliments nuisent au microbiote et aggravent l'anxiété ?
Plusieurs catégories d'aliments sont associées à une détérioration du microbiote et à une augmentation de l'inflammation, elle-même liée à l'anxiété : les sucres raffinés en excès (sodas, confiseries, pâtisseries industrielles), les aliments ultra-transformés (plats préparés riches en émulsifiants et additifs), l'alcool en consommation régulière, et les édulcorants artificiels (aspartame, sucralose), qui perturbent la flore intestinale. Réduire ces aliments est souvent le premier geste efficace pour améliorer son microbiote.
Est-ce que les probiotiques aident contre l'anxiété ?
Oui, plusieurs essais cliniques randomisés montrent un effet significatif de certaines souches probiotiques sur les symptômes d'anxiété. L'association L. helveticus R0052 et B. longum R0175 est la plus documentée, avec une réduction mesurable des scores d'anxiété et du cortisol après 30 jours. Ces résultats sont prometteurs mais encore considérés comme préliminaires par la communauté scientifique.
Peut-on traiter la dépression en soignant son microbiote ?
On ne peut pas « guérir » la dépression uniquement par le microbiote, mais on peut améliorer significativement les symptômes en agissant sur la flore intestinale, en complément d'une prise en charge adaptée. L'essai SMILES a montré qu'un régime alimentaire favorable au microbiote (type méditerranéen) permettait une rémission chez 32 % des participants souffrant de dépression, contre 8 % dans le groupe contrôle. C'est un levier puissant, mais qui fonctionne mieux dans une approche globale.
**
À lire aussi
- Connexion intestin-cerveau : comment les microbes influencent votre santé mentale
- Axe intestin-cerveau et santé neuropsychiatrique : avancées récentes
- Sophrologie et anxiété : -42% de symptômes en 2 mois — que dit vraiment la science ?
- Sophrologie en 4 semaines : efficacité prouvée contre l'anxiété modérée
Restez informé : Découvrez tous nos articles →
Sources et références scientifiques
1. ANSES — Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail. Références nutritionnelles en vitamines et minéraux pour la population française. Maisons-Alfort : ANSES, 2021. anses.fr 2. HAS — Haute Autorité de Santé. Stratégie de prise en charge en cas de dénutrition protéino-énergétique chez la personne âgée. Saint-Denis La Plaine : HAS, 2007. has-sante.fr 3. Inserm — Institut national de la santé et de la recherche médicale. Dossier nutrition : alimentation et santé. Paris : Inserm, 2024. inserm.fr 4. PNNS — Programme National Nutrition Santé. Les recommandations du PNNS 2019-2023. Santé Publique France, 2019. mangerbouger.fr
Ces informations sont fournies à titre éducatif uniquement. Consultez un professionnel de santé avant toute modification de votre alimentation.
Articles liés
Microbiote et santé mentale : revue systématique des mécanismes
6 min
Axe intestin-cerveau et santé neuropsychiatrique : avancées récentes
6 min
L'axe intestin-microbiote-cerveau et système immunitaire : pistes thérapeutiques
16 min
L’axe intestin-cerveau-circadien dans l’anxiété et la dépression : revue critique
10 min
Probiotiques et dépression : ce que dit la science sur l'axe intestin-cerveau
14 min